Acnevulgaris - это многофакторное расстройство, влияющее на сально-волосяной покров кожи. Патогенез акне включает повышенную активность сальных желез, андрогенную стимуляцию, активность Пропионовой бактерии акне и высвобождение воспалительных цитокинов.
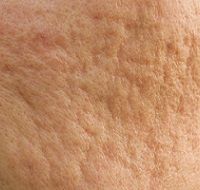
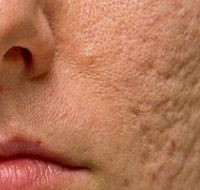
Клинически морфология активных очагов акне может включать комедоны, папулы, пустулы и узлы. Появление рубцов и шрамов является распространенным последствием угревой болезни, поскольку, согласно статистическим данным, до 95% пациентов с акне страдают от разных степеней рубцевания.
Шрамы от угревой сыпи, как правило, связаны с серьезностью кожных повреждений и задержкой в лечении.
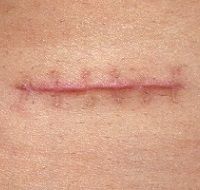
Акне могут провоцировать атрофические или гипертрофические рубцы и подразделяются на три основных подтипа: сколотые (втянутые), закругленные и прямоугольные.
Хотя профилактика повреждений является основной целью лечения акне, возникающие в результате рубцы могут привести к значительному психосоциальному расстройству и снижению самооценки пациента.
Эффективными методами лечения шрамов от угревой сыпи считаются хирургическое и процедурное вмешательство.
Давайте рассмотрим различные терапевтические методы лечения шрамов от угревой сыпи с учетом недавних исследований.
Методы
Авторы статьи, старший преподаватель кафедры дерматологии в Университете Вашингтона в Сент-Луисе
Марта Кансел и врач-стажер той же кафедры
Ришу Гупта провели поиск всех возможных эффективных вариантов лечения акне и постакне через PubMed (англоязычная текстовая база данных медицинских и биологических публикаций) и MEDLINE (крупнейшая библиографическая база статей по медицинским наукам, созданная Национальной медицинской библиотекой США).
Ключевыми запросами, в частности, стали «акне» и/или «рубцы постакне» в сочетании с одним из следующих: «филлеры», «химические пилинги», «лазеры», «фракционный фототермолиз», «радиочастота», «микронидлинг» и «обогащенная тромбоцитами плазма».
Был также проведен отсмотр справочного списка полученных статей. И вот к каким результатам им удалось прийти.
Химические пилинги
В химических пилингах используются различные растворы, которые наносятся непосредственно на кожу для разрушения эпидермиса и потенциально – дермы, в зависимости от глубины проникновения состава и желаемого эффекта.
Салициловая кислота
Салициловая кислота представляет собой бета-гидроксикислоту и поверхностный химический пилинг, который обычно используется для лечения активных акне и связанной с ними диспигментации, в отличие от атрофических шрамов от угревой сыпи.
Салициловая кислота обладает комедонолитическими и себостатическими свойствами, которые участвуют в лечении невоспалительных и воспалительных акне.
Салициловая кислота сравнивалась с гликолевой кислотой в лечении активных очагов акне и, как было показано, имела более высокую эффективность с меньшим количеством побочных эффектов.
Было показано, что при эритеме или гиперпигментации, связанной с угревой сыпью в стадии разрешения, применение 30% салициловой кислоты каждые 3-4 недели курсом из 3-5 процедур дает положительный результат.
Побочные эффекты салициловой кислоты включают умеренную, преходящую сухость и эритему.
Салицилизм (отравление салициловой кислотой) может возникать при ее применении на больших участках из-за системной абсорбции, но это происходит редко и связано с обработкой более 50% площади поверхности тела.
Пировиноградная кислота
Пировиноградная кислота представляет собой альфа-кетокислоту, которая используется при лечении шрамов от угревой сыпи в качестве среднеглубинного пилинга. Пировиноградная кислота обладает кератолитическими и себостатическими свойствами, одновременно способствуя образованию коллагена и формированию эластичных волокон.
Эта кислота изучалась преимущественно для лечения активных очагов акне, но также было доказано, что она эффективна и при лечении шрамов от угревой сыпи при концентрации 50%.
Побочные явления могут включать шелушение, образование корки и ощущение жжения. Во время проведения процедуры должна осуществляться постоянная вентиляция помещения, поскольку пары пировиноградной кислоты могут раздражать верхние дыхательные пути.
Гликолевая кислота
Гликолевая кислота представляет собой альфа-гидроксильную кислоту, которая считается поверхностной и среднеглубинной, проникая в различные слои эпидермиса, в зависимости от используемой концентрации.
Гликолевая кислота обладает эксфолиативными свойствами, вызывая шелушение и эпидермолиз. В частности, при постакне гликолевая кислота усиливает экспрессию гена собственной гиалуроновой кислоты и коллагена.
Курс пилингов с гликолевой кислотой необходимо сбалансировать и наносить их несколько раз каждые 2 недели до достижения желаемого эффекта.
Недавно было доказано, что гликолевая кислота улучшает состояние поверхностных и умеренно глубоких шрамов при в сочетании с микронидлингом.
Существенные побочные эффекты включают временную гиперпигментацию, раздражение кожи и эритему, но кислота считается безопасной, и поверхность кожи воспринимает ее корректно.
Трихлоруксусная кислота
Трихлоруксусная кислота (TCA) классически используется в качестве поверхностного и среднеглубинного пилинга, в зависимости от концентрации, и считается очень эффективной для лечения рубцов постакне.
TCA вызывает коагуляцию эпидермальных и дермальных белков, приводящих к некрозу коллагена, и таким образом провоцирует увеличение объема коллагена и гликозаминогликозидов в дерме.
Дегенерация белка от применения TCA приводит к немедленному образованию фроста, который наблюдается уже в процессе нанесения. Тип фроста зависит от глубины проникновения: фрост пятнами характерен для поверхностного пилинга, в то время как диффузный белый фрост с эритемой или без нее указывает на среднеглубинный пилинг.
Более высокие концентрации обычно не используются диффузно на более темных типах кожи по шкале Фитцпатрика из-за риска гипо-/гиперпигментации.
Доказано, что пилинги TCA эффективны в сочетании с другими видами терапии, включая раствор Джесснера, гликолевую кислоту и фракционный CO2-лазер.
Недавно одна исследовательская группа сообщила о клиническом улучшении шрамов от угревой сыпи при использовании 20% TCA в сочетании с субцизией и фракционным CO2-лазером.
Побочные эффекты могут включать жжение и покалывание во время проведения процедуры, эритему, гипер-/гипопигментацию и раздражение кожи, но обычно этот вид пилинга считается безопасным и легко переносимым.
CROSS
CROSS (химическая реконструкция шрамов на коже) - это недавно описанная методика, используемая для лечения сколотых или прямоугольных рубцов.
Методика CROSS предполагает фокусное нанесение высоких концентраций TCA (50-100%) по всему периметру шрама. Это приводит к немедленному эпидермальному некрозу с последующей реконструкцией кожного коллагена, которая может продолжаться в течение нескольких месяцев.
Анестезия в данном случае не используется, поскольку пациенты, как правило, могут переносить умеренное жжение, которое продолжается некоторое время после нанесения.
На месте повреждения возникает типичный немедленный TCA-фростс эритемой/отеком, которые уменьшаются через 4-6 часов. Струп образуется на следующий день, и через 3-4 дня отпадает.
Побочные эффекты этого вида лечения ограничены и включают в себя вышеупомянутую эритему, отек, жжение, а также гипер- и гипопигментацию, которые являются транзиторными. Было также показано, что этот способ лечения безопасен и эффективен для использования на более темных типах кожи по Фицпатрику (IV-V) из-за локальной природы применения.
Лечение может повторяться два или три раза через каждые 2-4 недели. В недавнем исследовании 53 пациента с атрофическими шрамами от угревой сыпи, включая прямоугольные, прошли через лечение TCA в концентрации 70% с использованием методики CROSS; у 66% пациентов наблюдалось более 50% клинического улучшения, а 81,1% пациентов были удовлетворены или очень удовлетворены результатами лечения.
Преимущество метода CROSS заключается в том, что с его помощью удается сохранить в целости окружающую кожу, обеспечивая тем самым скорейший процесс восстановления и минимальные осложнения.
Раствор Джесснера
Раствор Джесснера представляет собой комбинированный раствор 14 г салициловой кислоты, 14 г резорцина, 14 г молочной кислоты и 95% этанола в 100 мл. Это – поверхностный пилинг для моноиспользования, эффективный при лечении поверхностных шрамов от угревой сыпи.
Глубина проникновения может регулироваться в зависимости от количества нанесенных на кожу слоев: применение 1-3 слоев раствора Джесснера дает довольно поверхностный эффект пилинга, что приводит к слабой эритеме, связанной с легким осветлением лица, в то время как применение 4-10 слоев приводит к более выраженной эритеме и очаговым областям фроста.
Побочные эффекты этого вида пилинга включают ощущение жжения/покалывания во время и сразу после процедуры, а также легкое шелушение и кратковременное обесцвечивание кожи.
Раствор Джесснера обычно используется с TCA для проведения среднеглубинного пилинга. В рамках недавнего исследования терапия модифицированным раствором Джесснера в сочетании с TCA20% по сравнению с монотерапией только ТСА 20% привела к заметному улучшению рубцов в обеих группах, хотя результаты не были статистически значимыми.
Раствор Джесснера также безопасно использовался в сочетании с TCA 35% для пациентов с более темной кожей, и в результате не было выявлено никаких доказательств длительной диспигментации, хотя большинство пациентов испытывали преходящую гиперпигментацию.
Фенол
Фенол представляет собой глубинный пилинг, который может использоваться для лечения атрофических шрамов от угревой сыпи, но в его использовании существуют ограничения из-за осложнений и длительного периода реабилитации.
Фенольные пилинги достигают средней ретикулярной дермы и стимулируют выработку коллагена путем кожного эластолиза и эпидермолиза.
В рамках недавнего исследования его авторы сравнивали нанесение TCA 90%с помощью технологии CROSS и 88% фенола и обнаружило значительное улучшение атрофических шрамов от угревой сыпи; однако боль и дискомфорт был значительно выше в фенольной группе.
Накожные побочные эффекты включают эритему, диспигментацию и болевые ощущения. Системные риски включают сердечную аритмию и токсичность вещества; поэтому во время процедуры требуется постоянный кардиомониторинг.
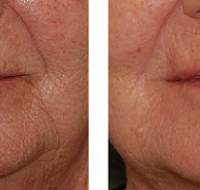
Лазеры
Лазерная терапия – это эффективный и простой способ лечения прямоугольных и закругленных рубцов, но не очень действенный для лечения более глубоких сколотых шрамов. Лазеры часто используются в сочетании с другими методами лечения для повышения эффективности при сохранении благоприятного профиляи отсутствии побочных эффектов.
Существует много типов лазеров, которые могут использоваться для лечении шрамов от угревой сыпи, вариант с фракционным фототермолизом представляет собой одну из последних разработок.
Обычные абляционные лазеры нагревают ткань и распаривают ее, что приводит к улучшению внешнего вида шрамов от угревой сыпи. Двумя наиболее распространенными абляционными лазерами, которые используются для этих целей, являются лазер на углекислом газе и лазер на алюмоиттриевом гранате (Er: YAG).
Углекислые лазеры (10600 нм) имеют более низкую избирательную способность при воздействии на воду, чем лазеры на алюмоиттриевом гранате, в результате не вся энергия поглощается эпидермисом, что приводит к остаточному тепловому повреждению дермы. Тепловое повреждение вызывает кожное производство миофибробластов и гиалуроновой кислоты, которые могут улучшить рубцевание акне.
Лазеры на алюмоиттриевом гранате, в первую очередь, работают за счет абляции эпидермиса, поскольку почти вся энергия поглощается эпидермисом и поверхностным слоем дермы.
Лазеры на алюмоиттриевом гранате не оказывают такого эффекта на дерму по сравнению с лазерами на диоксиде углерода и, следовательно, время восстановления после них, так же как и количество нежелательных явлений, сокращается.
Побочные эффекты от абляционных лазеров включают эритему, диспигментацию, возможность занесения инфекции, рубцевание и длительный восстановительный период по сравнению с другими методами лечения.
Недавнее исследование, в котором сравнивались лазеры на углекислом газе и на алюмоиттриевом гранате, свидетельствовало об увеличении эритемы, диспигментации и срока реабилитации у пациентов, прошедших лечение на первом из них.
Неабляционные лазеры обычно имеют сниженный риск осложнений по сравнению с абляционными, поэтому они стали более популярными для лечения шрамов от угревой сыпи.
Существует несколько типов неабляционных лазеров, в том числе диодный лазер1450 нм, лазер на алюмоиттриевом гранате, легированном неодимом 1320 нм или 1064нм, а также эпитаксиальный лазер на эрбиевом стекле 1540 нм.
Неабляционные лазеры сохраняют целостность эпидермиса и вместо этого вызывают контролируемое тепловое повреждение дермы, способствуя образованию коллагена. Однако отмечалось, что эффективность неабляционных лазеров снижена по сравнению с абляционными.
Фракционный фототермолиз - более новый метод, используемый для лечения шрамов от угревой сыпи, и доступен как на абляционном, так и на неабляционном лазере.
Неабляционные фракционные лазеры создают микроскопические термические раны, которые стимулируют производство коллагена в дерме, сохраняя при этом вышележащий эпидермис, что приводит к сокращению списка побочных эффектов по сравнению с обычными абляционными лазерами, включая более краткий реабилитационный период.
Абляционные фракционные лазеры сочетают абсорбцию двуокиси углерода с фракционным фототермолизом, что приводит к отличным результатам по сравнению с неабляционными аналогами.
Абляционные фракционные лазеры сократили период восстановления и число побочных эффектов по сравнению с обычными абляционными лазерами на диоксиде углерода.
В недавнем исследовании, в котором сравнивались четыре разных лазера для лечения шрамов от угревой сыпи (на диоксиде углерода, на алюмоиттриевом гранате, неабляционные фракционные и абляционные фракционные лазеры), абляционные фракционные лазеры приводили к аналогичному улучшению внешнего вида шрамов от угревой сыпи по сравнению с диоксидом углерода и Er: YAG-лазерами и были связаны со сокращением периода восстановления и рисками осложнений.
Тем не менее, пациенты, прошедшие через лечение абляционным фракционным лазером, нуждались в большем количестве процедур по сравнению с группой лазеров на диоксиде углерода и Er: YAG. Пациенты в группе неабляционной фракционной лазерной терапии имели значительно более низкое клиническое улучшение по сравнению с тремя другими.
Считается, что меньший процент побочных эффектов от абляционных фракционных лазеров по сравнению с обычными абляционными лазерами связан с тем, что микроскопические раны, созданные при фракционном фототермолизе, окружены здоровой, неповрежденной тканью, что приводит к быстрой повторной эпителизации.
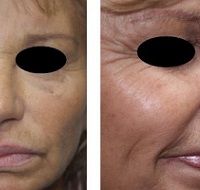
Филлеры
Дермальные филлеры эффективны для лечения атрофических шрамов от угревой сыпи. Как правило, их вводят непосредственно под рубец в поверхностный и средний слои дермы с осторожностью, чтобы не переборщить с дозой, так как докоррекция может быть осуществлена позже.
Существует несколько типов филлеров, которые могут использоваться для этих целей, но наиболее распространенными являются препараты на основе полиметилметакрилата (ПММА) и гиалуроновой кислоты.
Недавно Bellafill™ (ранее известная как Artefill™) (SunevaMedical, Inc) стала первым препаратом, одобренным FDA для лечения шрамов от угревой сыпи: он на 20% состоит из микросфер ПММА, суспендированных в оставшихся 80% бычьего коллагена.
ПММА является перманентным синтетическим филлером и демонстрирует свою эффективность с сохранением результатов до 12 месяцев. В недавнем исследовании лечение двумя инъекциями Bellafill™ привело к значительному улучшению внешнего вида рубцов постакне у членов экспериментальной группы по сравнению с контрольной, члены которой получали стерильные солевые инъекции.
Побочные эффекты были умеренными и включали кровоподтеки, болевые ощущения, покраснение и неоднородность. Негативные последствия применения ПММА могут быть длительными, поскольку ПММА является перманентным.
Филлеры на основе гиалуроновой кислоты всегда считались основными для лечения шрамов от угревой сыпи: они приводят к немедленному набуханию мягких тканей, а также стимулируют нативные фибробласты для производства коллагена.
Существует много доступных типов филлеров с ГК, которые отличаются в зависимости от свойств, включая сшивку, концентрацию кислоты в препарате и вязкость. Они являются препаратами выбора благодаря их низкой аллергенности и способности нивелировать их действие с помощью гиалуронидазы.
Пациенты, получавшие микроинъекции различных филлеров ГК, отмечали улучшение внешнего вида шрамов от угревой сыпи и минимальные побочные эффекты, подобные эффектам ПММА.
Образование узелков является менее распространенным нежелательным явлением, и его можно скорректировать с помощью гиалуронидазы.
Другие методы лечения
Для лечения рубцов от угревой сыпи можно также использовать
субцизию: процедура включает многократное прохождения инструмента внутри дермы и разрушение фиброзных нитей, лежащих в основе шрамов.
Для этой задачи используют разные инструменты, в том числе иглы для подкожных инъекций, тупые лезвия и канюли. Как правило, может потребоваться повторная процедура; но одно из основных преимуществ субцизии в том, что в ходе нее не повреждается поверхность кожи.
Процедура используется в сочетании с почти всеми терапевтическими методами лечения акне – это позволяет достичь существенных улучшений внешнего вида шрамов. Среди побочных эффектов субцизии - боль, кровоподтеки, проходящее изменение цвета кожи, но в целом процедура хорошо переносится пациентами.
При
процедуре RF для лечения шрамов от угревой сыпи используется электромагнитное излучение. Из точки приложения устройство посылает радиочастотный ток между электродами, что приводит к глубокому термическому повреждению кожи.
Это провоцирует реакцию заживления ран, которая стимулирует восстановление кожного коллагена и может улучшить состояние шрамов от угревой сыпи. Фракционные биполярные радиочастотные устройства являются новейшим достижением - они почти не разрушает эпидермис, затрагивая лишь дерму, что приводит к значительному прогрессу.
Побочные эффекты RF включают диспигментацию, эритему, боль и образование струпьев.
Микронидлинг, часто называемый подкожной индукцией коллагена, вынесен на обсуждение в качестве средства борьбы со шрамами от угревой сыпи. В этой процедуре обычно используется устройство, состоящее из множества тонких игл (длиной 0,5-2,0 мм), прикрепленных к ручке, и предназначенное для прокатки им по коже.
Иглы прокалывают кожу до середины сосочкового слоя дермы. Микропунктуры «высвобождают» факторы роста, способствующие образованию кожного коллагена и эластина. Было проведено несколько исследований, по результатам которых сообщалось об эффективности микронидлинга при лечении рубцов постакне, хотя процедуру часто необходимо повторять до трех раз.
Чтобы повысить эффективность, микронидлинг часто используется в сочетании с другими терапевтическими процедурами, включая подкожные инъекции препаратов для местного применения. Микронидлинг считается безопасным для всех типов кожи, поскольку риск диспигментации низок, а также имеет минимальный период реабилитации по сравнению с другими процедурами по обработке поверхности кожи.
Инъекции
обогащенной тромбоцитами плазмы (PRP) представляет собой относительно новую технику в борьбе со шрамами постакне. PRP – это аутологичный концентрированный плазменный раствор, полученный путем центрифугирования собственной крови пациента.
Обогащенная плазма обычно вводится в кожу с равными временными интервалами и, как считается, «высвобождает» факторы роста, которые ускоряют регенерацию мягких тканей. PRP от шрамов от угревой сыпи в основном изучался в сочетании с фракционным абляционным лазером и микронидлингом и показал усиление эффекта обоих методов лечения, хотя исследования во многом противоречили друг другу.
Для оценки эффективности и безопасности PRP в борьбе с рубцами от угревой сыпи необходимы дальнейшие исследования.
Вывод
Существует множество различных методов лечения рубцов от угревой сыпи, и каждый способ выполняет определенную функцию. Первоначальная оценка рубца может помочь определить тип лечения, необходимый для каждого конкретного пациента.
Ожидания пациента, переносимость им того или иного вида терапии и наличие времени на восстановление после процедуры также должны учитываться при выборе методики для получения наилучшего результата.
Источник - Prime. International Journal of Aesthetic and Anti-Ageing Medicine
Дата публикации: 1 февраля `18



Авторизуйтесь или зарегистрируйтесь, чтобы оставить комментарий.